(crédito: Getty Images)
Quando a gente vai cortar o cabelo, é esperado que a conversa no salão gire em torno de temas leves e corriqueiros, como a rodada do futebol, as fofocas das celebridades ou as notícias do momento. Em 2018, porém, eu quase pulei da cadeira quando meu cabeleireiro me disse: “Você pode estar com câncer”.
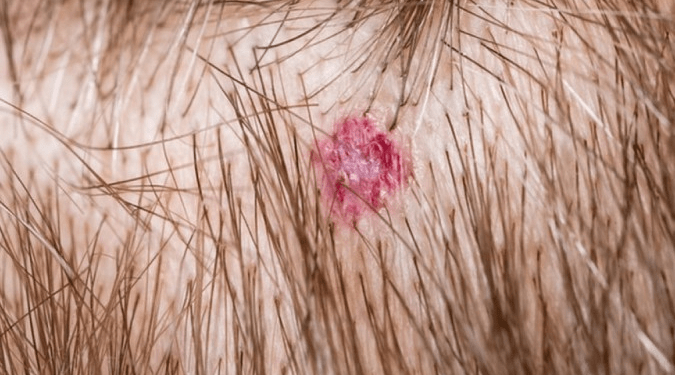
Enquanto mexia e cortava o meu cabelo, ele notou uma mancha suspeita (parecida com a imagem que abre esta reportagem) debaixo de alguns fios, perto da orelha direita. Na avaliação dele, aquilo era um sinal típico de melanoma, tumor que atinge a pele e costuma ser agressivo.
- O câncer raro que tem dor nas costas como principal sintoma
- Mulher é diagnosticada com câncer terminal durante cesárea
Como repórter de saúde prevenido e acostumado a ler e escrever muito sobre o assunto, resolvi agendar na mesma semana uma consulta dermatológica. De fato, o alerta fazia sentido: aquela mancha na minha cabeça podia mesmo ser um tumor. Havia, inclusive, a indicação de removê-la numa cirurgia e enviar o material para biópsia.
Passei por todo o procedimento, com direito a anestesia e internação, e felizmente o resultado da análise laboratorial revelou que se tratava de uma alteração benigna, sem relação com algo mais grave. Mesmo assim, os médicos sugeriram que eu fizesse um acompanhamento todos os anos, para medir o tamanho de outras manchas e pintas que tenho espalhadas pelo corpo — caso elas cresçam, pode ser necessário removê-las também.
Passados quase quatro anos deste episódio, ainda penso nas ironias do câncer de pele. Afinal, falamos de uma doença marcada por uma lesão aparente, visível a olho nu. Mesmo assim, não é raro que ela só seja detectada num estágio avançado, após anos de desenvolvimento. Para piorar, numa parcela pequena de pacientes, o tumor brota em áreas que a gente simplesmente não consegue enxergar.
Poderia ser meu caso, com o aparecimento da mancha no couro cabeludo. Ou o de um indivíduo que vive sozinho e não consegue ver em detalhes a região genital ou as costas, as nádegas e a parte traseira das coxas por completo.
O diagnóstico tardio do melanoma é preocupante. Quando isso acontece, há um grande risco de metástase, estágio em que a doença se espalhou para outras partes do corpo e as opções de tratamento ficaram mais escassas.
Mas quando se preocupar com esse tipo de tumor? E quais são as estratégias que os médicos, os próprios pacientes e outros profissionais, não necessariamente vinculados à área da saúde, podem colocar em prática para detectar a enfermidade quanto antes?
Menos frequente, mais grave
O câncer de pele é extremamente comum. Ele representa cerca de 30% de todos os tumores que são diagnosticados.
Em linhas gerais, há três subtipos da doença que afetam a camada externa do nosso corpo: o carcinoma basocelular, o carcinoma espinocelular e o melanoma.
Os dois primeiros são os mais frequentes e configuram cerca de 97% dos casos da doença. A boa notícia é que eles costumam ser bem mais simples e fáceis de lidar. Nesse contexto, é possível falar de cura na maioria das vezes.
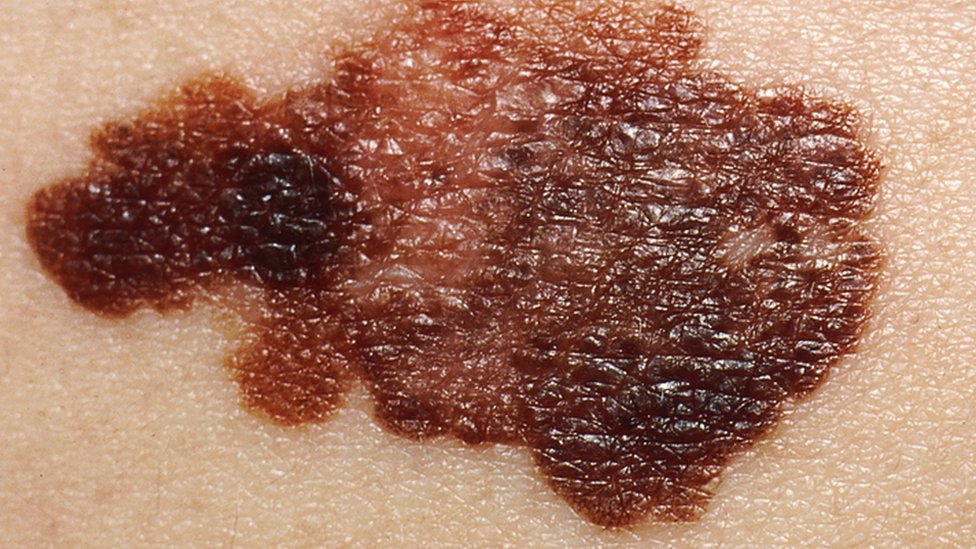
Já os 3% restantes pertencem aos melanomas. E aqui a situação fica um pouco mais séria: trata-se de um tumor agressivo que, se não for detectado nas fases iniciais, complica e pode se espalhar pelo organismo.
“O melanoma se origina nos melanócitos, um tipo de célula produtora do pigmento que determina a cor da pele”, explica o médico Renato Marchiori Bakos, coordenador do Departamento de Oncologia Cutânea da Sociedade Brasileira de Dermatologia.
O Instituto Nacional de Câncer (Inca) estima que 8.450 brasileiros são diagnosticados com melanoma todos os anos — desses, 1.923 morrem devido à doença.
Os principais fatores de risco para o desenvolvimento dessa enfermidade são a exposição frequente ao sol sem nenhum tipo de proteção, o uso de câmaras de bronzeamento artificial, ter pele ou olhos claros e o histórico familiar (quando um parente próximo foi diagnosticado com o mesmo problema no passado).
Tão perto e tão longe da vista
O oncologista João Duprat, líder do Centro de Referência de Tumores Cutâneos do A.C.Camargo Cancer Center, em São Paulo, também vê com certa ironia as barreiras para o diagnóstico precoce do melanoma.
“Por um lado, trata-se de um câncer que está na pele e pode ser visto a olho nu, sem a necessidade de exames de imagem complexos para o diagnóstico”, diz.
“Por outro, as pessoas não conseguem visualizar bem ou muitas vezes demoram anos para pensar que aquele sinal na pele pode ser um tumor”, completa.
Em linhas gerais, os especialistas entendem que há uma falta de informação sobre quais são os sinais sugestivos de um melanoma e quando é preciso buscar a avaliação de um profissional.
Para isso, eles criaram a “regra do ABCDE”, que resume os cinco principais atributos de um possível tumor na pele:
- A de assimetria: pintas ou manchas disformes, em que um lado é diferente do outro;
- B de borda: as margens delas são irregulares e borradas;
- C de cores: há mais de um tom ali, que pode variar entre branco, preto, cinza e marrom;
- D de diâmetro: pintas e manchas com mais de 5 milímetros de extensão;
- E de evolução: mudanças de tamanho, cor, formato ou aparência com o passar do tempo.
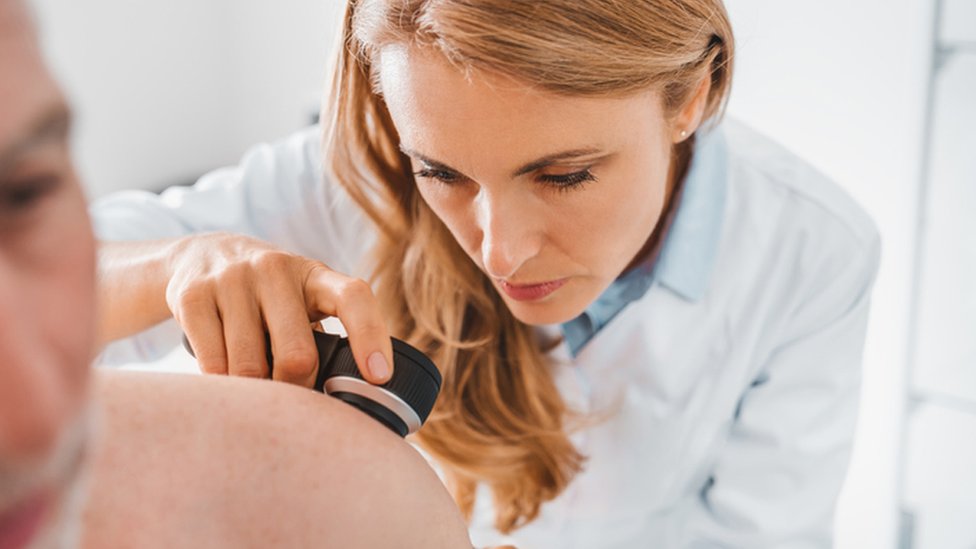
“Na presença de uma ou mais dessas características, é importante buscar um dermatologista”, orienta Duprat.
“Além disso, manchas ou feridas na pele que fogem dessas características, mas não cicatrizam depois de um mês, devem ser analisadas de perto”, complementa.
No próprio consultório, o médico usa equipamentos simples (como o dermatoscópio) para verificar o que está ocorrendo e indicar a conduta mais adequada.
Uma lesão difícil de visualizar
Bakos explica que o melanoma costuma aparecer com mais frequência na face, no tronco e nos membros.
“Na maioria das vezes, eles estão associados às queimaduras de sol ao longo da vida”, aponta o dermatologista, que também é professor da Universidade Federal do Rio Grande do Sul.
Com o passar do tempo, a radiação que vem do sol — os raios ultravioleta A (UVA) ou B (UVB) — pode danificar o material genético das células da pele. O DNA corrompido gera as células cancerosas, que começam a se replicar de forma desenfreada e provocam sérios abalos à saúde.
Numa parcela menor dos pacientes com melanoma, é ainda mais complicado fazer o diagnóstico precoce: as lesões se desenvolvem em locais difíceis de ver por conta própria, como o próprio couro cabeludo, citado no início da reportagem, na região genital ou nas costas. O melanoma pode, inclusive, aparecer até embaixo da unha.
É aí que entram em cena outros profissionais, não necessariamente relacionados à saúde, mas que auxiliam demais na detecção precoce.
“Cabeleireiros, barbeiros, podólogos e manicures ajudam muito nesse sentido. Eles podem ser orientados a detectar as lesões e alertar os clientes”, exemplifica Duprat.
Em indivíduos mais velhos, que estão com o cabelo branco, o melanoma pode chamar a atenção também após o nascimento repentino de uma faixa de fios escuros na cabeça.
Isso acontece porque os melanócitos doentes, que estão na raiz daqueles fios, acabam fabricando mais pigmento do que o usual, o que altera até a cor daquele trecho específico de cabelo.
“Os tatuadores também contribuem bastante, porque temos casos de pessoas que fazem tatuagens para esconder pintas ou manchas das quais se envergonham”, complementa o médico.
O Grupo Brasileiro de Melanoma, inclusive, tem um projeto que dá aulas e palestras sobre a detecção de casos suspeitos em escolas profissionalizantes ou eventos que reúnem trabalhadores dessas áreas que lidam diretamente com a pele.
Barkos acrescenta que outras especialidades médicas têm um papel a cumprir nesse contexto. “Nas consultas periódicas, o ginecologista ou o urologista podem notar alguma mancha na região íntima, que muitas vezes passa despercebida ou está coberta por pelos.”
Já Duprat lembra de mais uma dificuldade no diagnóstico precoce do melanoma: as ocasiões em a doença aparece em negros ou asiáticos, que não integram o grupo de risco clássico deste tipo de tumor.
“Pelo fato de esse câncer ser menos comum nesses grupos, muitos nem pensam na possibilidade de o paciente negro ou asiático estar com melanoma”, lamenta.
“Neles, é mais comum que a lesão apareça na planta dos pés ou na palma das mãos”, descreve.
Portanto, a recomendação segue a mesma, independentemente das características individuais: manchas, pintas ou feridas que apresentam qualquer uma daquelas características do ABCDE ou não cicatrizam depois de 30 dias devem ser avaliadas por um profissional da saúde.
Boas novas terapêuticas
Se a biópsia confirmar que a pinta ou mancha é realmente um tumor, o médico pode prescrever uma série de condutas terapêuticas.
Nos casos iniciais, em que a lesão ainda não é muito profunda, o caminho mais usual é a cirurgia. Na maioria desses casos, basta retirar com o bisturi o pedacinho de pele atingido.
A detecção precoce desse tumor é importante justamente por isso: nos primeiros estágios da doença, a remoção cirúrgica costuma resolver de vez o problema, sem a necessidade de outros tratamentos complementares.
“Agora, se a lesão já é um pouco mais extensa, precisamos avaliar os gânglios linfáticos para conferir se já ocorreu a metástase”, diz Duprat.
Como explicado mais acima, a metástase é o processo em que o câncer se espalha para outras partes do corpo.

Mas mesmo nesses casos mais avançados, o tratamento do melanoma passou por uma verdadeira revolução na última década com a chegada dos imunoterápicos. Trata-se de uma nova classe de medicamentos que estimula o próprio sistema imunológico do paciente a atacar e eliminar as células cancerosas.
“Antigamente, ou você fazia o diagnóstico precoce do melanoma ou a casa caía e não tinha muito mais o que ser feito. A quimioterapia era extremamente ineficiente para tratar esse câncer metastático”, lembra Duprat.
“Hoje, com a imunoterapia, você consegue ampliar a expectativa de vida do paciente com pouquíssimos efeitos colaterais. A única barreira desse tratamento é o preço, que continua muito elevado”, compara o oncologista.
Se os recursos contra esse tipo de câncer evoluíram consideravelmente nos últimos anos, as recomendações para prevenir a doença continuam as mesmas.
“A queimadura de sol é um dos principais fatores que levam ao desenvolvimento de câncer de pele no futuro. Portanto, quando estiver no ambiente externo, o ideal é usar camiseta, óculos escuros e chapéu para cobrir as áreas mais sensíveis”, lista Bakos.
“Nas partes da pele que ficam desprotegidas, é importante passar protetor solar e reaplicar de tempos em tempos”, conclui o dermatologista.
Para aqueles indivíduos de pele clara, que possuem muitas pintas ou têm histórico de melanoma na família, consultas periódicas com um dermatologista também são indicadas.
Pedir que seu cabeleireiro, barbeiro, podólogo, tatuador ou qualquer outro profissional que mexe com estética alerte sobre pintas e manchas em áreas “escondidas” também é uma excelente ideia — como, aliás, eu mesmo aprendi e senti na pele há pouco tempo.
Fonte: BBC